
Содержание:
- Первое антивакцинаторское движение
- Вакцина. Спасение, обязанность, риск
- Лучшая политика
- Залог доверия
- Обсуждение
- Список источников
Первое антивакцинаторское движение
Для начала небольшой, но поучительный экскурс в историю. Впервые обязательная вакцинация появилась в Великобритании во второй половине 19-го века. В то время в Евразии бушевала оспа, передаваясь воздушно-капельным и контактным путем, эта вирусная инфекция уносила в 18-м веке до 400 000 жизней каждый год, смертность при заражении составляла от 20% до 60%, а среди детей могла доходить 80%, примерно треть выживших людей теряли зрение, а их кожа оставалась на всю жизнь обезображена многочисленным шрамами [2].
Практика прививок от оспы, которая существовала до начала 19- го века называлась вариоляцией и подразумевала введение прививаемому инфицированного материала от других заболевших людей, в последствии от 1% до 2% людей подвергшихся этой процедуре погибали, но риск смерти все-равно было намного меньше, чем при естественном заражении [ 3, 4 ].
Первая, сравнительно безопасная вакцина от оспы была разработана английским врачом Эдвардом Дженнером (Edward Jenner) в 1796-м году, когда он показал, что если привить пациенту материал от коров зараженных коровьей оспой, то человек в последующем приобретал иммунитет от смертельного вируса, а сама коровья оспа, людьми переносилась довольно легко (на данный момент известно только о двух смертельных исходах [5]).
Дженнер назвал взятый от зараженных коров материал — vaccine, от латинского слова vacca — корова, а сам процес прививания — vaccination [6].
Новая вакцина практически сразу вызвала немало скепсиса, примером которого можно привести плакаты и издававшиеся в то время, на которых вакцинаторы изображались скармливающими младенцев коровам, а люди получившие вакцину — с выросшими бычьими мордами.

Вакцинация, представляемая монстром, источник
Впрочем, не смотря на скепсис, к середине 18-го века вакцина Дженнера доказала свою эффективность и практически вытеснила практику вариоляции, что побудило правительства европейских стран к финансированию государственных программ бесплатной добровольной вакцинации.

1808 год. Дженнер и двое его коллег (справа) изгоняют трех вариоляторов (слева), которые уходят с проклятиями, источник: библиотека в коллекции фонда Wellcome
Но в 1853-м году, после очередной эпидемии, видя, что многие люди не спешат вакцинироваться, власти Великобритании принимают закон, по которому родители были обязаны прививать новорожденных детей от оспы новой вакциной. А затем в 1867-м году еще более ужесточают контроль, введя санкции за уклонение от вакцинации в виде серьезных штрафов, размером в 20 шиллингов (примерно половина средней месячной зарплаты того времени) и тюремного заключения [7].
Такое ужесточение, на фоне не самой высокой безопасности и эффективности первой вакцины, вызвало массовые недовольства и байкотирование закона, и в результате к первой в истории массовой антивакцинаторской акции, которая прошла 1885 году в городе Лестер. Новостное издание The Times в выпуске от 24 марта 1885-го года так написало об этих событиях:
«Широкое движение против принудительного применения обязательных положений Акта вакцинации, зародившееся в Лестере, завершилось вчера большой демонстрацией, которая была проведена очень успешно. Позиция, которую жители города заняли по этому вопросу, обусловлена множеством причин. В настоящее время уже более 5000 жителей были вызваны в суд за отказ от вакцинации.»[8]
Всё это в конечном итоге вынудило власти к ослаблению законодательства и спустя 4 года и принятию нового закона, по которому любой человек мог отказаться от вакцинации по «соображениям чести» [9].
Вакцина. Спасение, обязанность, риск
Со времен Лестерской демонстрации, вакцины стали намного эффективнее и безопаснее, а оспа стала первым заболеванием полностью побежденным с их помощью (последний зарегистрированный случай около 45 лет назад [10]).
Но хотя многие инфекционные болезни и удалось практически свести на нет, полностью искоренить их во всех странах все еще не удается. Так, например, полиомиелит хоть и был полностью ликвидирован в Соединенных Штатах к 1979 году, а количество случаев в мире за последние 20 лет снизилось более чем в тысячу раз с (350 000 в 1988 году до 33 случаев в 2018), вирус все еще продолжает удерживаться в популяции, в основном благодаря регионам с низким покрытием вакцинацией [11].
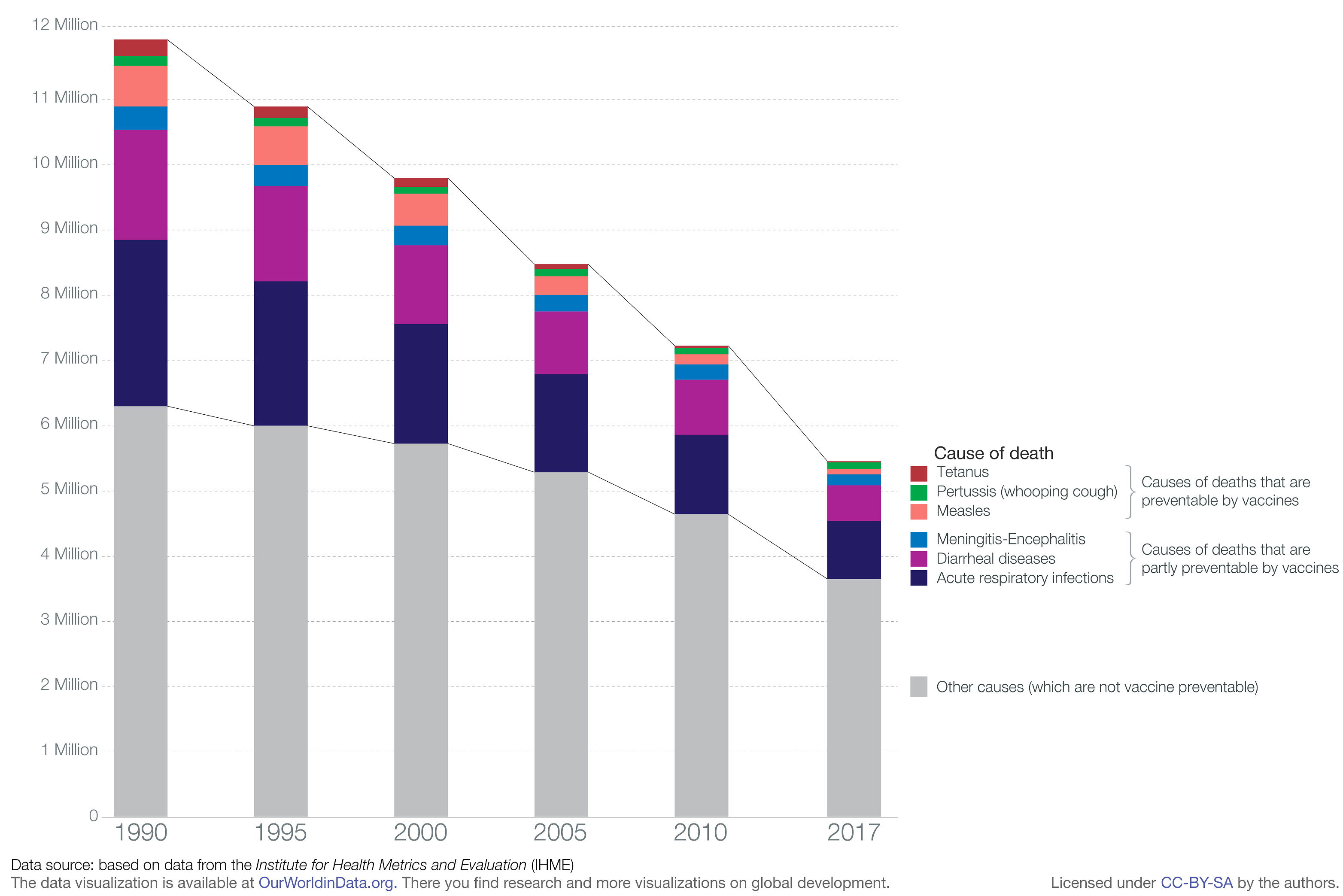
Снижение детской смертности от болезней против которых существует вакцина, источник
Почему так сложно полностью искоренить инфекционное заболевание даже если от него существует эффективная и безопасная вакцина? Это звучит парадоксально но эффективность вакцины может стать причиной её не популярности. Эпидемиологи еще достаточно давно заметили некоторые паттерны в том, как вакцины воспринимаются людьми по мере изменения эпидемиологической обстановки. Весь процесс можно разделить на несколько фаз [12].
- Фазы 1-2. Рост популярности вакцин. Сначала, когда заболеваемость на пике, появившаяся вакцина воспринимается как спасательный круг и рост охвата вакцинированного населения быстро увеличивается.
- Фаза 3. Потеря доверия. Когда болезнь отступает и страх перед ней забывается на первый план выходит восприятие общественности возможных побочных эффектов. В этом свете вакцина начинает восприниматься как не самая приятная обязанность или даже риск. Все это приводит к спаду покрытия вакцинации и как следствие повторной вспышке заболеваемости.
- Фаза 4. Восстановление доверия. После новой вспышки общество как правило вспоминает для чего и от чего нужно прививаться и снова происходит рост количества вакцинированных людей.
- Фаза 5. Искоренение болезни. В идеале дело завершается полной победой над инфекцией, которую фиксируют, только когда на длительном промежутке времени не наблюдается новых случаев заболевания. После искоренения болезни вакцинация отменяется просто за ненадобностью. Пока до этой фазы дошла только кампания вакцинации от оспы.
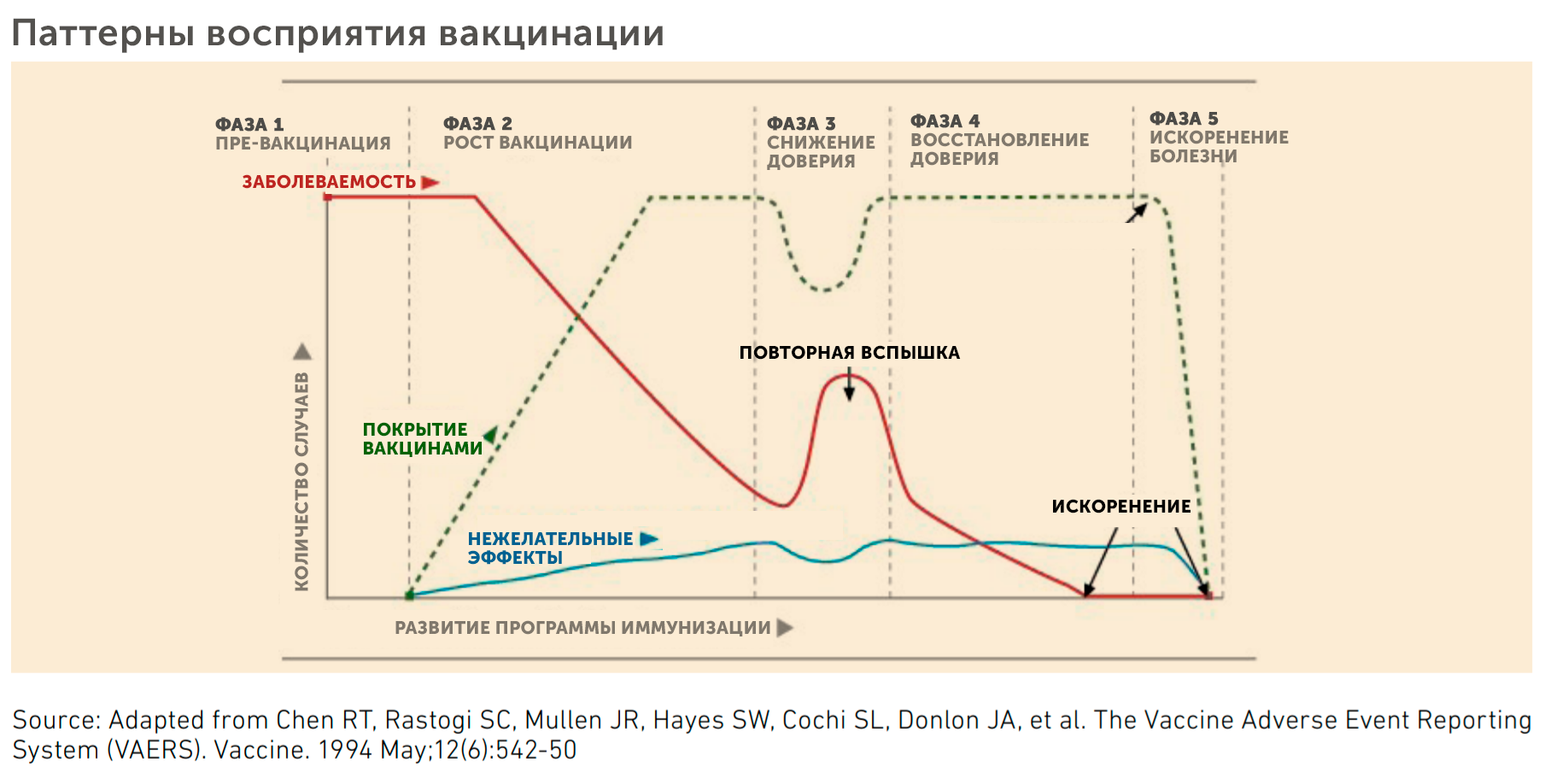
Изображение адаптированно, источник
Хотя мы пока и не можем объявить о полном искоренении многих инфекционных заболеваний, но с помощью поддержания уровня вакцинации в популяции выше определенного критического значения, можно держать заболевания под контролем, не допуская эпидемии и большой смертности. Этот эффект называется коллективным иммунитетом. Упрощенно это работает следующим образом — если каждый заразившийся может передать инфекцию еще троим людям, то если двое из этих троих будут вакцинированы, количество новых случаев не сможет расти экспоненциально.
В реальности есть масса других параметров, но основные показатели, это коэффициент заразности R0 и коэффициент покрытия вакцинами. Соответственно, чем выше показатель заразности инфекции, тем больший процент покрытия нужен, чтобы сдерживать экспоненциальный рост. Для большинства болезней безопасный уровень находится в районе 90-95 процентов.
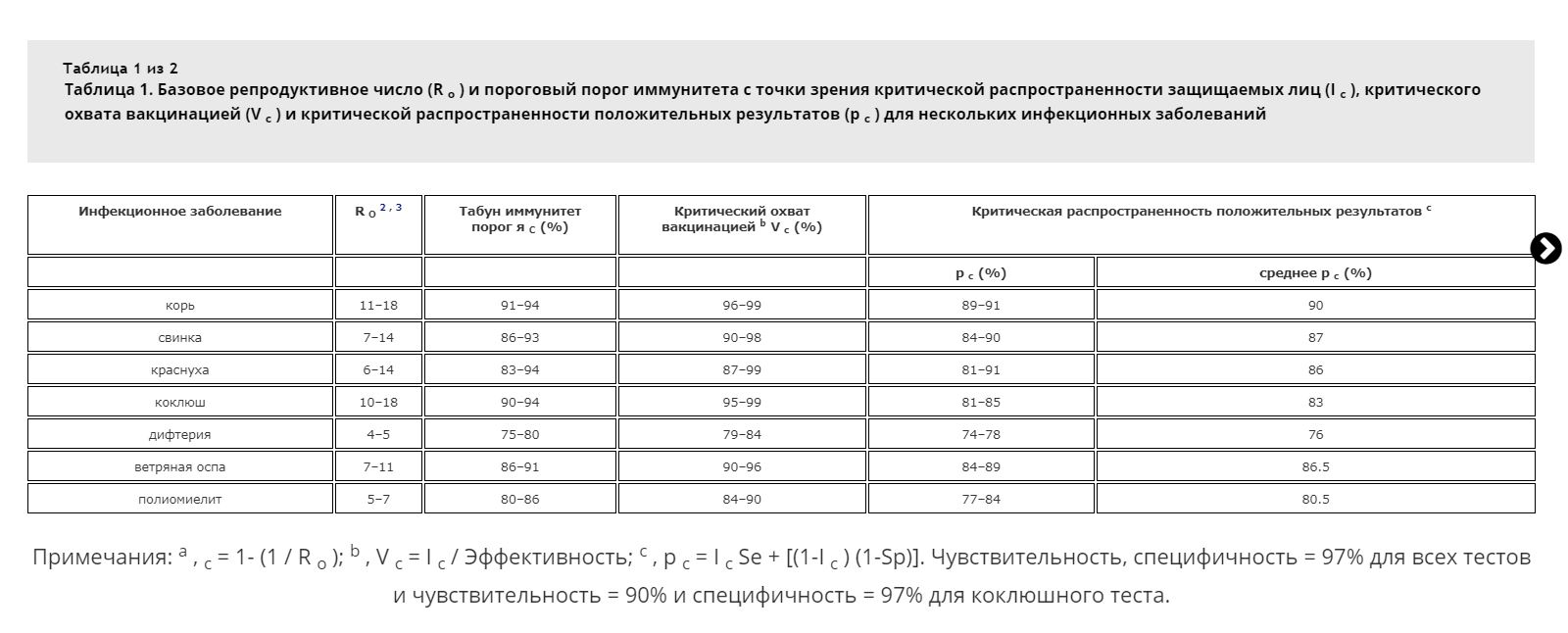
Расчёты критических уровней вакцинации для некоторых болезней в зависимости от их заразности, источник: [13]
Лучшая политика
Для достижения необходимого критического уровня покрытия вакцинами, разные страны используют широкий спектр мер, от обычных рекомендательных и просветительских, до введения списка обязательных вакцин и санкций при отказе от них. Предлагаю рассмотреть какие подходы могут быть эффективны и при каких условиях.
Институт вакцин Сабина, (названный так в честь Альберта Сабина — изобретателя оральной вакцины от полиомиелита) опубликовал в 2018 году результаты исследования политики вакцинации в 53 странах европейского региона [14]. В результате все страны были поделены на группы, по их расположению в спектре, от чисто рекомендательной политики до обязательной вакцинации по закону с использованием мониторинга и санкций за несоблюдение.

Карта политики вакцинации стран Европейского регионе, источник [14]
В некоторых странах политика жесткого контроля за вакцинацией приносит свои плоды. Так, например, в Италии после принятия списка из 10 обязательных прививок в 2017 году, за два последующих года охват вакцинации среди детей увеличился с 87,3% до 94,1% [15].
Но поскольку 3 из 8 стран с самыми низкими показателями покрытия вакцинами АКДС (Коклюш Дифтерия Столбняк) имеют так же и обязательную политику вакцинации, то похоже, что одного только введения законов обязывающих людей вакцинироваться бывает недостаточно.
Примером этого является Украина, в которой, не смотря на контроль за обязательной вакцинацией и наличием санкций, по-прежнему сохраняется самый низкий процент вакцинации в регионе.
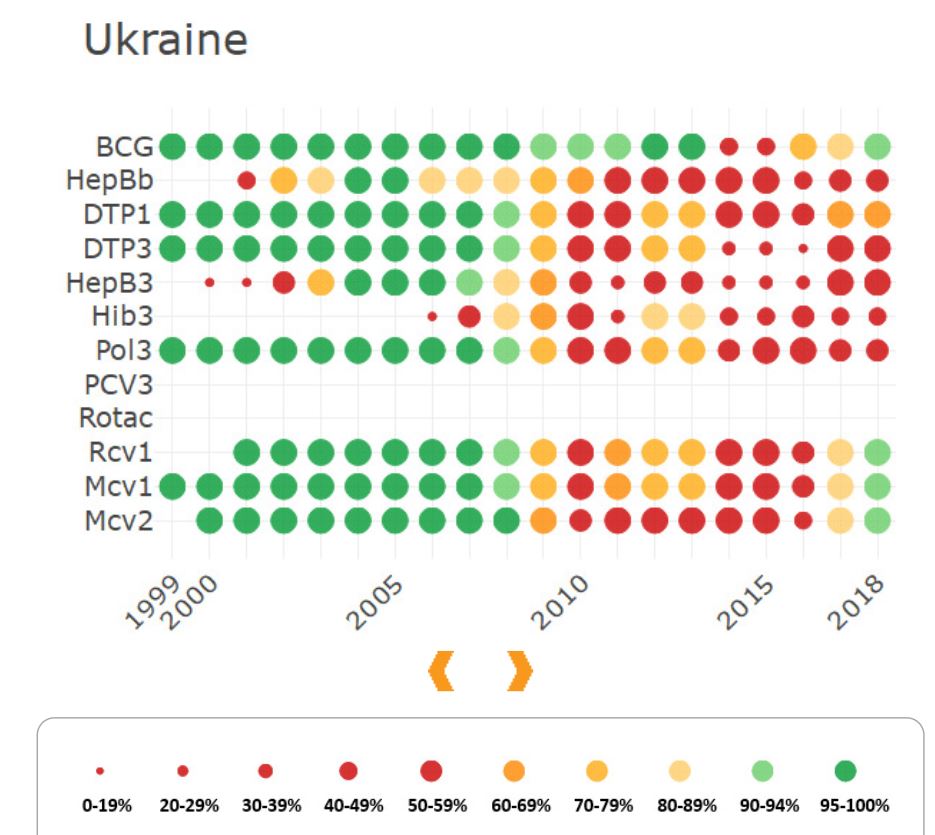
Иммунизация в Украине, по данным ВОЗ
Глобальное исследования Wellcome Global Monitor 2018, проведенное крупнейшим благотворительным фондом Wellcome Trust, раскрывает важность влияния социальных факторов на эффективность политики вакцинации. Сотрудники фонда опросили более 140 000 человек из более 140 стран, чтобы узнать, как люди в относятся к науке и достижениям медицины [16].
Данные были весьма не однозначны, так в регионах с большинством развитых стран люди с высоким уровнем образования были более склонны соглашаться с тем что вакцины безопасны, но в регионах где преобладают развивающиеся страны картина выглядит с точностью до наоборот — чем выше уровень образования, тем меньше доверия к вакцинам.
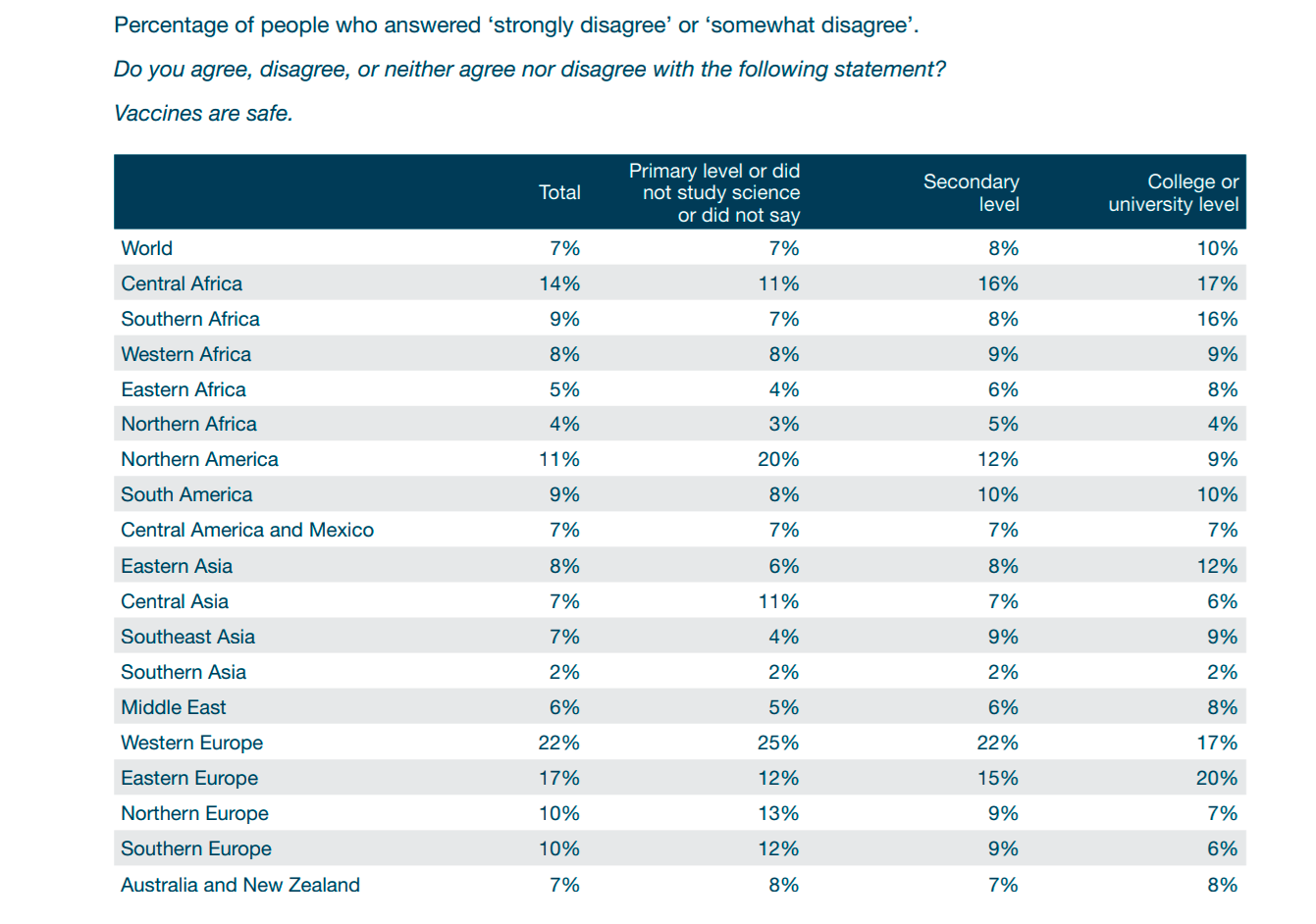
Процент людей в разных регионах по уровню образования, которые отвечали «однозначно не согласен» или «кое-в чем не согласен» на вопрос: «Согласны ли со следующим утверждением: Вакцины безопасны.», источник: [16]
Еще более отчетливо это можно увидеть, если воспользоваться данными из таблицы выше и построить графики доверия к безопасности вакцин, как функции от уровня образования среди выборки жителей четырех регионов Западной и Восточной Европы, а также Северной Америки и Южной Африки.

Интересно, что подобные закономерности отмечаются не только по отношению к вакцинам, известный экономист Сергей Гуриев и политолог из Гарвардского университета Даниел Трейсман в своей совместной работе «Informational Autocrats» выпущенной в 2019 году [17], показывают похожие тенденции в распределении мнений в зависимости от образования. Использовав данные еще одного глобального социологического опроса Gallup World Poll [18] исследователи построили график разницы поддержки политических лидеров между слоями общества с различным образованием, распределив результаты стран по степени демократичности политического режима (индекс Polity IV).
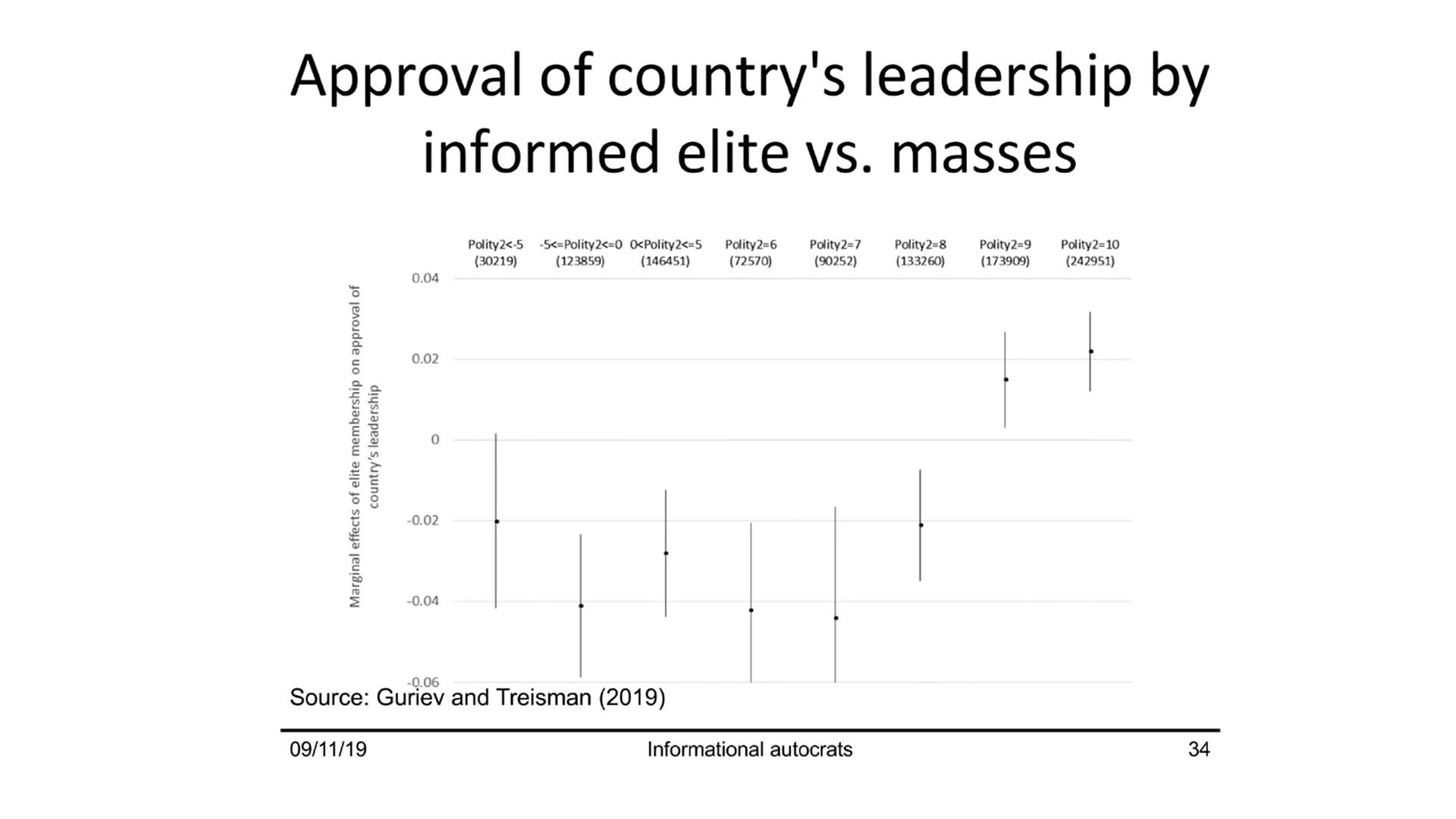
Источник [17]
На графике видно, что в странах с не демократическими режимами (слева) лидеры больше пользуются поддержкой среди населения без высшего образования (разница отрицательная), а в демократических наоборот — поддержка больше среди образованных людей. Авторы работы объясняют такую закономерность тем, что в странах с менее демократическими режимами, правительства вынуждены цензурировать информацию, что создает негативный образ и недоверие у наиболее информированной части населения, которая способна замечать подобные манипуляции.
Эти наблюдения вполне согласуются с результатами по доверию к вакцинам в регионах, которые были приведены выше, поскольку в Северной Америке и Западной Европе намного больше стран с демократическими режимами, чем в Южной Африке и Восточной Европе.
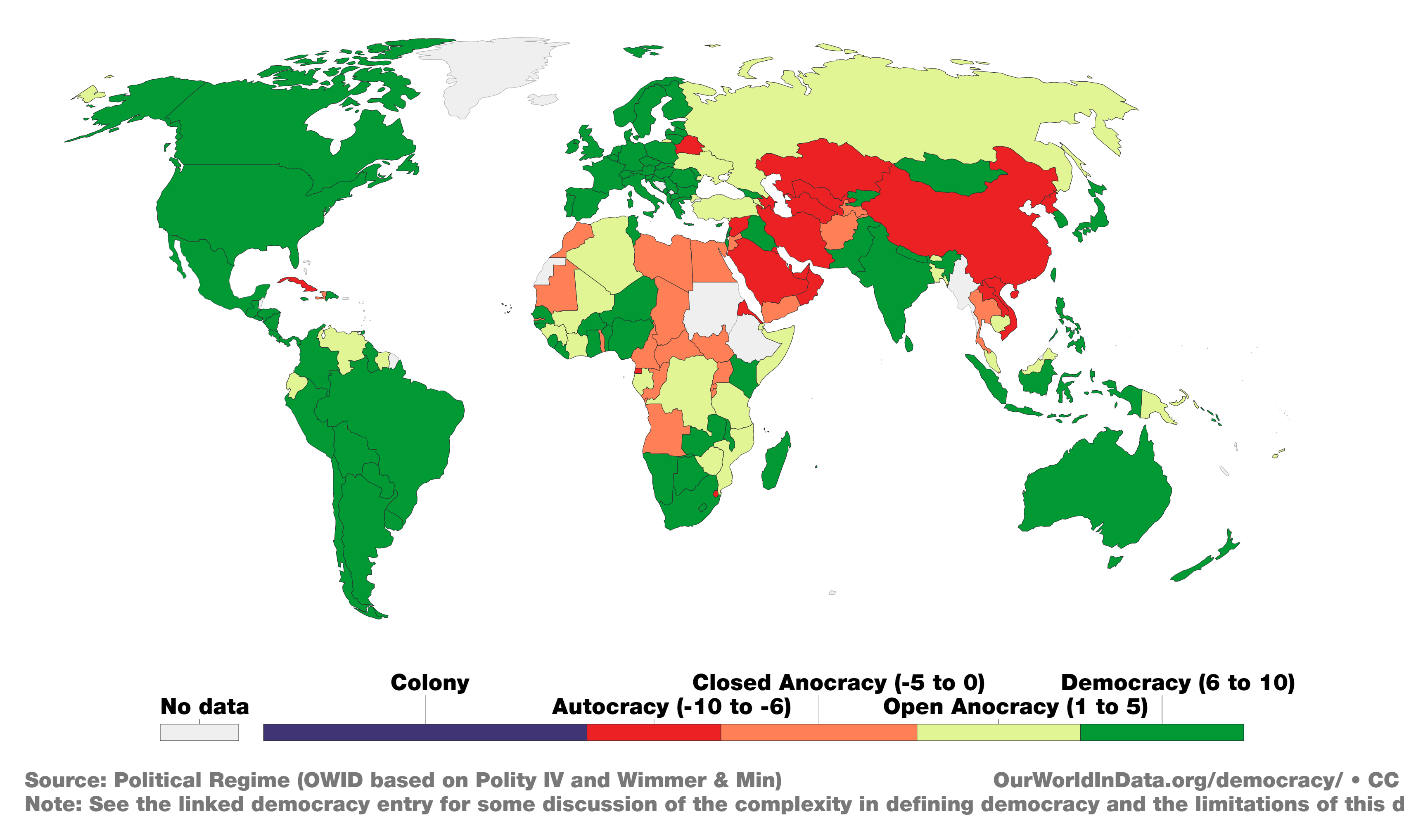
Страны мира по политическому режиму с оценкой Polity IV. от -10 для полной автократии (красный ), до 10 для полной демократии (зеленый), источник
И если держать в уме то что мы уже узнали про фазы восприятия вакцин, а также упомянутые политические и социальные факторы, то многие вещи на карте глобального распределения уровня доверия к безопасности вакцин, находят свое логичное объяснение.

Страны по доле людей поддерживающих утверждение о безопасности вакцин, источник [16]
Например, низкое доверие к вакцинам на территории постсоветского пространства Восточной Европы, с высоким количеством образованных людей и в следствии этого, низким доверием к своим не самым демократическим правительствам. А так же один из самых низких уровней доверия среди благополучного, в плане здравоохранения, населения Японии, которое, похоже, находится в третьей фазе снижения доверия к вакцинам, или рекордно высокий уровень доверия к вакцинам среди жителей Эфиопии и Бангладеш, где вакцинация только набирает свою популярность.
Залог доверия
Хорошим решением, позволяющим сгладить эффект восприятия рисков вакцинации может стать введение государственной системы компенсаций возможного вреда, нанесенного вакцинами. Ведь понимание того, что правительство готово поручится за безопасность придает дополнительной уверенности при принятии решения о вакцинации. На данный момент системы компенсации, в случае нежелательных эффектов от вакцинации, имеют около 25 стран, входящих в состав участников Всемирной организации здравоохранения (отмечены на карте ниже голубым).
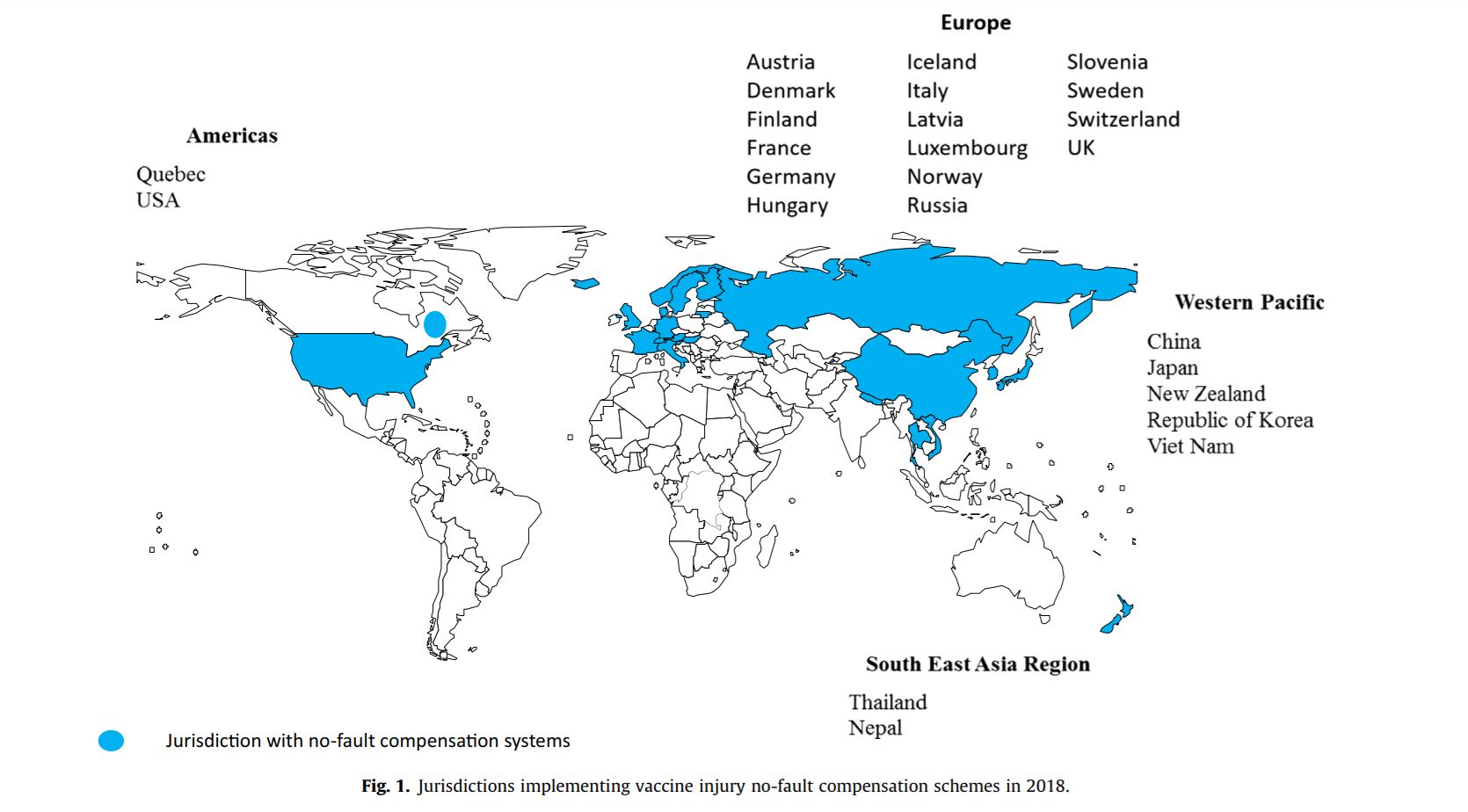
Источник [19]
В июне 2019 года в журнале Vaccine была опубликована статья с данными статистики, в которых показано, что среди стран, имеющих программы компенсации, достижение показателей вакцинации 90% населения встречается в 4,5 раза чаще чем в странах не имеющих таких программ (красная строка в таблице ниже). Из чего можно сделать выводы, что такие программы в целом так же могут быть фактором, влияющим на принятие людьми положительного решения о вакцинации [19].
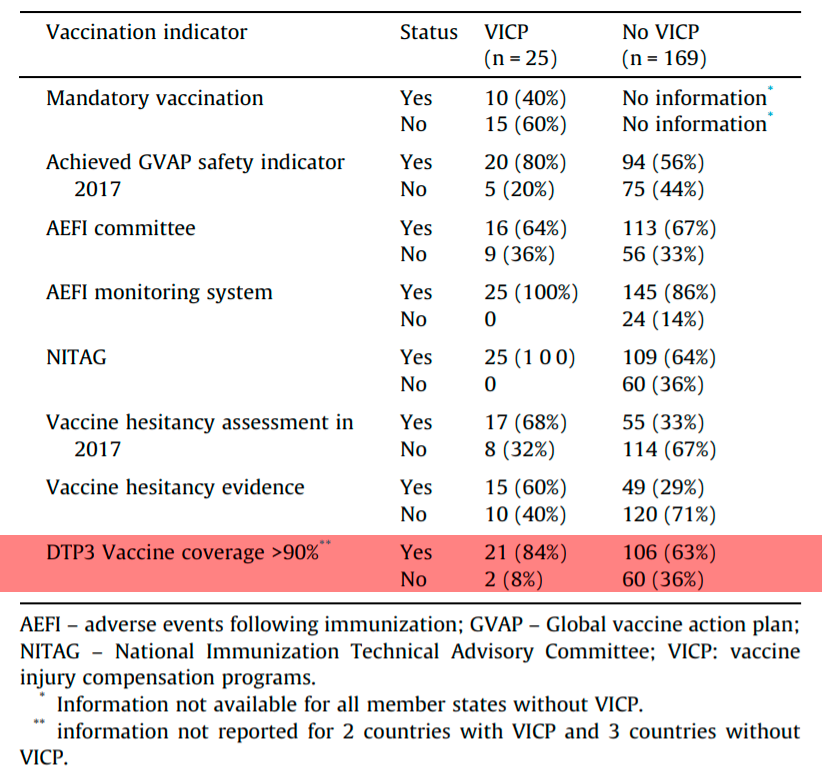
Источник [19]
Хороший пример работы государственной системы возмещения вреда от вакцин существует в США. Массовые иски людей к компаниям, производящим вакцины, в 1970-х и 1980-х годах и как следствие, уход этих компаний с рынка, подтолкнули Министерство здравоохранения и социальных служб США (DHHS) создать в 1988 году Национальную программу компенсации вреда от вакцин (NVICP). Эта программа финансируется за счет налога в размере который взимается с продажи вакцин [20].
Так, по данным отчетности Национальной программы компенсации вреда от вакцин США, за период с 1989 по 2020 год было выплачено более 4 миллиардов долларов компенсаций. Но такая большая сумма, объясняется не массовостью случаев вреда здоровью, поскольку за это время было удовлетворено около 7 252 обращений (отклонено 5527), а солидным размером средней выплаты, которая в 2020 году составила например 348 тысяч долларов [21].

Фрагмент отчета NVICP о выплаченных компенсациях, источник[21]
В то же время нерешительная политика стран в отношении компенсаций может стать дополнительным фактором, снижающим доверие граждан к вакцинам, в качестве примера можно привести систему компенсаций в России. В случае осложнения вызванного вакциной единовременная выплата составляет 10 000 рублей (143 доллара), а в случае смерти — 30 000 рублей (428 долларов) [22].
Обсуждение
Эффективность политики вакцинации зависит от взаимодействия множества социальных и экономических факторов и связан с рядом сложных моральных и правовых дилемм. Отсутствие прививки у каждого конкретного человека все чаще начинает восприниматься как угроза общественному здоровью, что приводит к дискуссии о необходимости контроля со стороны правительства.
С другой стороны, введение законодательного требования прививаться — представляет собой ограничение прав, требуя которого от своих граждан, правительства должны также и максимально отчетливо доносить преимущества, которые каждый человек получает взамен.
Хотелось бы надеяться, что большинство стран воспользуются накопленным опытом и в решении этого вопроса пойдут не по пути жесткой регуляции и принуждения, а по пути формирования доверия к общественным институтам, повышения уровня осведомленности и создания системы социальных гарантий.
Комментариев нет:
Отправить комментарий